I. ĐẠI CƯƠNG
– Thoát vị hoành sau – bên (Bochdalek) là dị tật khiếm khuyết cơ hoành làm các tạng trong ổ bụng thoát vị vào lồng ngực trong thời kỳ bào thai. 80% thoát vị hoành bên trái, 15% bên phải và < 5% hai bên.
II. CHẨN ĐOÁN
1. Công việc chẩn đoán:
1.1. Tiền sản:
– Siêu âm tiền sản: phát hiện thoát vị hoành lúc thai 20 tuần, tầm soát các dị tật khác kèm theo.
– Chụp cộng hưởng từ: đo thể tích phổi và xác định tạng thoát vị, giúp tiên lượng.
+ Thoát vị gan và dạ dày trong lồng ngực: tỷ lệ tử vong cao.
+ LHR (lung heart ratio) < 1: nguy cơ tử vong cao, cần ECMO và cao áp phổi lúc 1 tháng.
+ O/E LHR (Observed to expected LHR) < 20%: nguy cơ tử vong.
+ O/E TFLV (total fetal lung volume) < 25%: giảm tỷ lệ sống còn sau sinh.
– Tầm soát bất thường NST trisomy 21, 18, 13…
1.2. Khám:
– Suy hô hấp sớm sau sinh.
– Bụng lõm hình thuyền, tăng đường kính trước – sau của ngực.
– Nghe phế âm phổi cùng bên giảm, đẩy lệch trung thất.
– Phát hiện các dị tật đi kèm.
– 20% có thể xuất hiện ngoài giai đoạn sơ sinh. Triệu chứng: Các triệu chứng hô hấp nhẹ, viêm phổi mạn, ói, (xoắn dạ dày) , dấu hiệu tắc ruột (xoắn ruột/ ruột xoay bất toàn), hoặc không có triệu chứng.
1.3. Cận lâm sàng: (xem thêm bài Hồi sức Thoát vị hoành bẩm sinh)
– Xquang ngực – bụng: Quai ruột trong lồng ngực, ít hơi trong bụng, đẩy lệch trung thất qua bên đối diện và 1 phần phổi nhỏ ở cùng bên.
– Siêu âm tim: dị tật tim, áp lực động mạch phổi.
– Khí máu động mạch.
– Xét nghiệm tiền phẫu.
– Xét nghiệm tầm soát dị tật phối hợp: Siêu âm não – bụng.
2. Chẩn đoán xác định: khám lâm sàng + Xquang + siêu âm.
3. Chẩn đoán phân biệt: nang phổi, nang trung thất, nhão cơ hoành…
4. Chẩn đoán biến chứng: xoắn dạ dày, xoắn ruột.
III. ĐIỀU TRỊ
1. Nguyên tắc điều trị:
– Hồi sức trước mổ.
– Phẫu thuật.
– Hồi sức sau mổ.
2. Hồi sức trước mổ: (xem thêm bài “Hồi sức Thoát vị hoành bẩm sinh”)
3. Phẫu thuật:
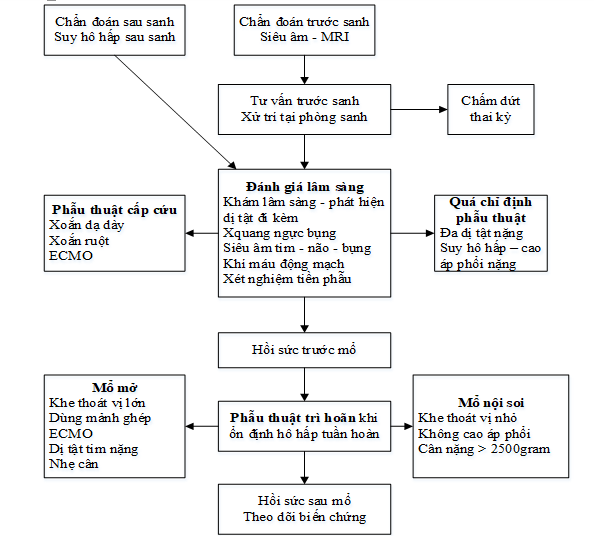
3.1. Phẫu thuật cấp cứu: khi có biến chứng xoắn ruột, xoắn dạ dày hay cần ECMO.
3.2. Thời điểm phẫu thuật trì hoãn: khi ổn định hô hấp – tuần hoàn, huyết động với FiO2 < 40% (xem thêm bài “Hồi sức Thoát vị hoành bẩm sinh”) 3.3. Phương pháp phẫu thuật: – Mổ mở: + Ngả bụng là chủ yếu, đường mổ dưới bờ sườn. + Hiếm sử dụng ngả ngực hay ngực + bụng phối hợp. + Chỉ định: khe thoát vị lớn, cần dùng mảnh ghép (±), cần ECMO trước mổ, dị tật tim nặng, có cao áp phổi, nhẹ cân. – Mổ nội soi (Minimally invasive surgery): + Giảm sang chấn và thẩm mỹ hơn, tỷ lệ sống còn và sử dụng mảnh ghép tương đương mổ hở, nhưng tỷ lệ tái phát cao hơn, thời gian mổ lâu hơn và nhiễm toan tăng CO2 trong mổ nặng. + Chỉ định: khe thoát vị nhỏ, không cao áp phổi, cân nặng > 2500g.
– Kỹ thuật:
+ Đưa tạng thoát vị xuống bụng (đưa tạng rỗng xuống trước rồi đến tạng đặc).
+ Đánh giá kích thước khe thoát vị.
+ Kiểm tra bất thường đường tiêu hóa, thiểu sản phổi.
+ Khâu phục hồi khe thoát vị:
o Hầu hết có thể khâu phục hồi cơ hoành được
o Nếu khe thoát vị quá lớn: dùng mảnh ghép tự thân hay vật liệu nhân tạo.
o Thể có túi: nên cắt túi thoát vị.
o Khâu bằng chỉ không tan, mũi rời.
+ Nếu khoang bụng nhỏ có thể kéo dãn thành bụng hoặc đóng bụng trì hoãn (đóng da hoặc túi Silo).
+ Dẫn lưu lồng ngực: ít sử dụng, do có thể gây chấn thương áp lực. Đặt ống dẫn lưu khi tràn khí, tràn dịch dưỡng trấp, tràn dịch màng phổi gây ảnh hưởng huyết động.
4. Hồi sức sau mổ: (xem thêm bài “Hồi sức Thoát vị hoành bẩm sinh”)
5. Biến chứng:
– Tràn khí màng phổi.
– Nhiễm trùng: viêm phổi, nhiễm trùng huyết.
– Thoát vị hoành tái phát.
– Trào ngược dạ dày – thực quản.
TÀI LIỆU THAM KHẢO
1. Charles J. H. Stolar, Peter W. Dillon (2012), “Congenital diaphragmatic hernia and eventration”, In: Pediatric Surgery, Coran A. G., Adzick N. S., Krummel T. M., et al. (Eds), 7th edition, Elsevier, Philadelphia, pp. 809 – 824.
2. KouJen Tsao, Kenvin P. Lally (2014), “Congenital Diaphragmatic hernia and Eventration”, In: Ashcraft’s Pediatric Surgery, Holcomb III G. W., Murphy J. P., Ostlie D. J. (Eds), 6th edition, Saunders Elsevier, Philadelphia, pp. 315 – 340.
3. Prem Puri, Julia Zimmer (2018), “Congenital Diaphragmatic hernia”, In: Newborn Surgery, Prem Puri, 4th edition, Taylor & Francis, London , pp. 456 – 467.
4. Phác đồ điều trị Bệnh viện Nhi đồng 1, 2.
LƯU ĐỒ XỬ TRÍ THOÁT VỊ HOÀNH SAU BÊN
BỆNH VIỆN NHI ĐỒNG THÀNH PHỐ