I. ĐẠI CƯƠNG
– Tỷ lệ mắc nhiễm trùng tiểu thay đổi tùy theo lứa tuổi, giới và chủng tộc, với khoảng 8,4% trẻ gái và 1,7% trẻ trai có ít nhất một đợt nhiễm trùng tiểu cho đến 7 tuổi.
– Nguyên nhân thường gặp nhất là vi trùng gram âm E. coli chiếm 80%. Ngoài ra còn có thể gặp:
+ Gram âm: Klebsiella, Proteus, Enterobacter, Citrobacter.
+ Gram dương: Enterococus, Staph. Saprophyticus. Staph. Aureus.
II. CHẨN ĐOÁN
1. Công việc chẩn đoán
1.1. Hỏi bệnh
– Bệnh sử:
Triệu chứng nhiễm trùng tiểu thay đổi tùy theo nhóm tuổi. Trẻ càng nhỏ triệu chứng càng ít đặc hiệu, đôi khi sốt là biểu hiện duy nhất của nhiễm trùng tiểu.
+ Sơ sinh và trẻ < 2 tuổi: sốt, li bì hoặc bứt rứt, bú kém hoặc bỏ bú, ọc sữa, tiêu chảy, vàng da (sơ sinh).
+ Trẻ > 2 tuổi: sốt, đau bụng, đau lưng, tiểu gắt, tiểu lắt nhắt, tiểu máu đại thể.
– Tiền căn:
+ Những đợt nhiễm trùng tiểu đã được chẩn đoán.
+ Dị tật tiết niệu đã được chẩn đoán (bao gồm siêu âm tiền sản).
+ Rối loạn đi tiêu (táo bón), rối loạn đi tiểu (tiểu rỉ, tiểu lắt nhắt).
1.2. Lâm sàng
– Dấu hiệu sinh tồn: mạch, nhiệt độ, huyết áp, ghi nhận cân nặng, chiều cao.
– Khám bụng: căng tức khi ấn trên xương mu, cầu bàng quang, dấu hiệu thận to, phân trong đại tràng.
– Khám cơ quan sinh dục ngoài: hẹp da quy đầu (trẻ trai), dính môi nhỏ (trẻ gái)
– Khám vùng thắt lưng cùng: tìm dấu hiệu thoát vị tủy màng tủy: mảng hắc tố ở đường giữa, u mỡ, u máu, nhúm lông.
– Khám toàn thân: tìm ổ nhiễm trùng. Mặc dù không loại trừ được nhiễm trùng tiểu nhưng ổ nhiễm trùng ngoài đường tiết niệu cho thấy nguy cơ nhiễm trùng tiểu thấp.
1.3. Cận lâm sàng
– Thường quy: Tổng phân tích nước tiểu và siêu âm bụng
(Cách lấy nước tiểu: nước tiểu sạch giữa dòng, đặt sonde tiểu, chọc hút trên xương mu).
– Cận lâm sàng khác:
+ Tổng phân tích tế bào máu, CRP, cấy máu: khi có nghi ngờ nhiễm trùng huyết.
+ Creatinine máu: nhiễm trùng tiểu tái phát, tổn thương thận.
+ Soi nước tiểu, cấy nước tiểu.
+ Chụp bàng quang-niệu quản ngược dòng (VCUG): có bất thường trên siêu âm hệ niệu, nhiễm trùng tiểu có sốt kèm không do E. coli hoặc có tăng huyết áp hoặc chậm tăng trưởng.
+ Chụp xạ hình với DMSA đánh giá sẹo thận: 4-6 tháng sau đợt nhiễm trùng tiểu có sốt ở trẻ < 3 tuổi hoặc nhiễm trùng tiểu tái phát.
+ Chụp xạ hình với DTPA đánh giá dị tật hệ niệu có tắc nghẽn.
2. Chẩn đoán
2.1. Chẩn đoán xác định
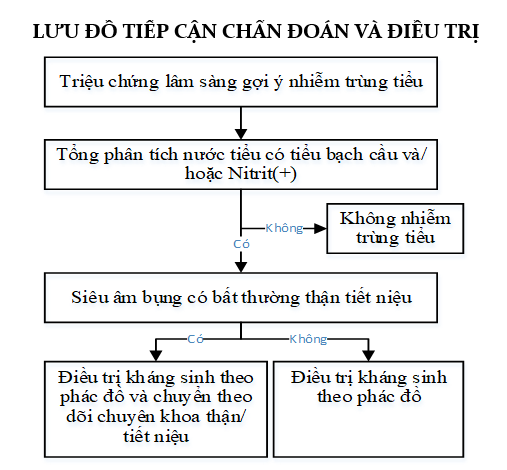
Lâm sàng nghi ngờ + tiểu bạch cầu + cấy nước tiểu dương tính với một loại vi trùng.
+ Tiểu bạch cầu:
Men leukocyte esterase dương tính bằng que thử hoặc
≥ 5 bạch cầu/quang trường 40, nước tiểu quay ly tâm không nhuộm.
+ Cấy nước tiểu (tiêu chuẩn vàng trong chẩn đoán nhiễm trùng tiểu): dương tính khi
Nước tiểu sạch giữa dòng: > 100.000 khúm/ml
Nước tiểu lấy qua sonde > 50.000 khúm/ml
Nước tiểu từ chọc hút trên xương mu > 1000 khúm/ml
Với cùng một loại vi khuẩn
2.2. Chẩn đoán có thể
– Lâm sàng nghi ngờ + Tiểu bạch cầu ± dấu hiệu nhiễm khuẩn niệu trên xét nghiệm.
– Dấu hiệu nhiễm khuẩn niệu:
Nitrit dương tính hoặc
Vi trùng bất kỳ/quang trường 40, mẫu nước tiểu ly tâm không nhuộm.
2.3. Chẩn đoán phân biệt
– Khuẩn niệu không triệu chứng: không cần điều trị.
– Rối loạn đi tiểu: Do rối loạn chức năng hoặc thực thể đường tiểu dưới.
3. Các thể lâm sàng điển hình
– Viêm đài bể thận: Biểu hiệu với sốt cao hoặc sốt nhẹ. Trẻ nhỏ triệu chứng không đặc hiệu: lừ đừ, bứt rứt, bú kém, bỏ bú, nôn ói hoặc tiêu chảy. Trẻ lớn với đau bụng, đau hông lưng.
– Viêm bàng quang: lâm sàng với tiểu gắt, tiểu lắt nhắt ± tiểu máu đại thể, không sốt, không đau lưng, không dấu hiệu toàn thân.
III. ĐIỀU TRỊ
1. Nguyên tắc điều trị
– Điều trị nhiễm trùng.
– Điều trị dị tật tiết niệu nếu có.
– Điều trị phòng ngừa.
2. Tiêu chuẩn nhập viện
1) Trẻ < 2 tháng tuổi.
2) Dấu hiệu toàn thân: li bì, khó đánh thức,.bú kém hoặc không uống được
3) Dấu hiệu nhiễm trùng nặng: vẻ mặt nhiễm trùng, CRT > 2”, huyết áp kẹp/tụt.
4) Nôn ói nhiều, không thể điều trị kháng sinh dường uống.
5) Thất bại điều trị với kháng sinh uống.
6) Nhà xa, không thể tái khám theo dõi theo hẹn.
3. Điều trị nhiễm trùng
3.1. Lựa chọn kháng sinh: nhắm tới nhóm vi khuẩn thường gặp là E. coli và tùy thuộc vào tình hình đề kháng kháng sinh.
– Lựa chọn hàng đầu: cephalosporin thể hệ II-III.
– Thay thế: Amoxicillin-clavulanate, Fluoroquinolon (Ciprofloxacin).
3.2. Kháng sinh đường uống
– Chỉ định: nhiễm trùng tiểu không kèm bất thường hệ niệu dục và không có chỉ định nhập viện, sử dụng trong 5 ngày
– Liều dùng:
+ Cefixim:
Ngày đầu: 16mg/kg/ngày chia 1-2 lần.
Ngày tiếp theo: 8mg/kg/ngày chia 1-2 lần ( > 45kg: 400 mg/ngày) hoặc
+ Cefdinir 14 mg/kg/ngày chia 1-2 lần (tối đa 600mg/ngày) hoặc
+ Ceftibuten 9mg/kg/ngày chia 1-2 lần/ngày.
– Kháng sinh thay thế:
+ Cefuroxim 20-30 mg/kg/ngày chia 2 lần (tối đa 500 mg/ngày).
+ Ciprofloxacin 20-30 mg/kg/ngày chia 2 lần
– Trường hợp nghi ngờ nhiễm Enterococcus phối hợp: Amoxicillin – clavulanate 50mg/kg/ngày chia 2-3 lần
– Trường hợp có sốt hoặc nhiễm trùng tiểu tái phát hoặc có dị tật tiết niệu: điều trị 7 – 14 ngày.
3.3. Kháng sinh đường tĩnh mạch:
– Chỉ định: Các trường hợp nhiễm trùng tiểu có chỉ định nhập viện (tiêu chuẩn 1-5).
– Lựa chọn nhóm Cephalosporin trong 10 – 14 ngày
+ Cefotaxim 150 mg/kg/ngày chia 3 – 4 lần hoặc
Ceftriaxon 50 – 75 mg/kg/ngày chia 1 – 2 lần
Cefepim 100 mg/kg/ngày chia 2 lần( max 1g/ngày)
+ Có thể phối hợp Gentamycin 5 – 7 mg/kg/ngày × 5 ngày
– Nếu không đáp ứng hoàn toàn sau 48 – 72 giờ:
+ Đổi kháng sinh theo kết quả kháng sinh đồ.
+ Trường hợp chưa có kháng sinh đồ: đổi kháng sinh phổ rộng (cefepim, Imipenem, ciprofloxacin…).
+ Siêu âm tìm biến chứng áp xe thận hoặc dị tật tiết niệu và cấy lại nước tiểu.
4. Điều trị dị tật bẩm sinh đi kèm (nếu có) ( xem phác đồ tương ứng)
5. Điều trị dự phòng
– Chỉ định:
+ Trào ngược bàng quang niệu quản từ độ III trở lên.
+ Nhiễm trùng tiểu tái phát (3 đợt nhiễm trùng tiểu có sốt/6 tháng hoặc 4 đợt nhiễm trùng tiểu/năm).
– Kháng sinh: uống 1 lần duy nhất vào buổi tối trước khi đi ngủ
+ Trimethoprim-sulfamethoxazole 12mg/kg/ngày.
+ Nitrofurantoin 2mg/kg/ngày.
+ Cephalexin 10mg/kg/ngày.
Lưu ý: Trẻ < 2 tháng tuổi: chỉ sử dụng cephalexin.
– Thời gian điều trị:
+ Đối với trào ngược bàng quang- niệu quản độ III trở lên: thời gian điều trị dự phòng tối thiểu 2 năm hoặc đến hết 5 tuổi.
+ Nhiễm trùng tiểu tái phát: đánh giá sau mỗi 6 tháng.
TÀI LIỆU THAM KHẢO:
– Phác đồ điều trị Bệnh viện Nhi đồng 1.
– Phác đồ điều trị Bệnh viện Nhi đồng 2.
– Urinary Tract Infection in Children (Pediatric Nephrology 2016).
– Diagnosis and Management of Urinary Tract Infections (Comprehensive Pediatric Nephrology).
– Urinary tract infections in infants older than one month and young children: Acute management, imaging, and prognosis (uptodate).
– Urinary tract infections in children: Long-term management and prevention (uptodate).
– Urinary tract infections in infants and children older than one month: Clinical features and diagnosis (uptodate).
– Acute cystitis: clinical features and diagnosis in children older than two years and adolescents (uptodate).
– Acute cystitis: Management and prognosis in children older than two years and adolescents (uptodate).
BỆNH VIỆN NHI ĐỒNG THÀNH PHỐ