I. ĐẠI CƯƠNG
Gãy thân xương đùi là gãy xương tính từ dưới mấu chuyển xương đùi đến trên lồi cầu xương đùi.
II. CHẨN ĐOÁN
1. Công việc chẩn đoán
1.1. Hỏi bệnh
– Cơ chế chấn thương, thời gian, điều trị trước đó, các bất thường khác đi kèm.
– Chú ý các trường hợp bệnh sử không rõ ràng nên nghi ngờ bạo hành.
– Yếu tố nguy cơ: môi trường tai nạn bẩn, có vết thương kèm theo.
1.2. Khám lâm sàng:
– Đùi sưng, đau, biến dạng, giới hạn cử động.
– Khám mạch mu chân, mạch chày sau, khám thần kinh chày, mác.
– Đánh giá kỹ tri giác, sinh hiệu, tình trạng da niêm.
– Dấu hiệu chèn ép khoang: sưng và đau dù đã có nẹp bất động, đau khi cử động nhẹ các ngón chân, mất mạch mu chân (dấu hiệu muộn).
– Khám toàn thân đánh giá tổn thương phối hợp (đầu, ngực, bụng), chú ý tránh bỏ sót tổn thương khác trên cùng một chi.
1.3. Phân loại
– Theo loại gãy: Gãy kín hay hở, nếu hở thì phân loại gãy hở theo Gustilo (I, II, IIIA, IIIB, IIIC).
– Theo vị trí gãy: Dưới mấu chuyển, 1/3 trên, 1/3 giữa, 1/3 dưới, trên lồi cầu đùi.
1.4. Cận lâm sàng
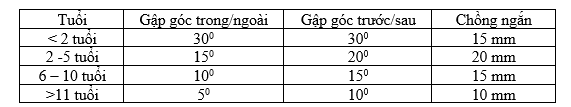
– X quang đùi thẳng, nghiêng: thường quy, xác định xương gãy và độ di lệch.
Mức độ di lệch chấp nhận được đối với gãy xương đùi trên X quang
– Siêu âm Doppler mạch máu: khi nghi ngờ mạch máu bị tổn thương.
– Thể tích khối hồng cầu tại giường khi nghi ngờ mất nhiều máu.
2. Chẩn đoán: Gãy kín/ hở (giờ thứ mấy) – vị trí – mức độ di lệch – biến chứng.
III. ĐIỀU TRỊ
1. Nguyên tắc điều trị
– Điều trị cấp cứu
– Điều trị đặc hiệu
– Phục hồi chức năng
2. Điều trị cấp cứu
– Cấp cứu theo ABC, lưu ý cầm máu.
– Xử trí các tổn thương phối hợp (đầu, ngực, bụng).
– Sơ cứu ban đầu: nẹp cố định.
3. Điều trị đặc hiệu:
3.1. Điều trị phẫu thuật:
3.1.1. Chuẩn bị trước phẫu thuật:
– Paracetamol 10 – 15mg/kg TMC ± morphine 0.02-0.04 mg/kg TMC/TDD.
– Kháng sinh khi phẫu thuật mở ổ gãy, môi trường chấn thương bẩn hay cơ địa bệnh nhân dễ nhiễm trùng: Cephazolin hoặc Cefoxitin.
– Tổng phân tích tế bào máu bằng laser, chức năng đông máu.
3.1.2. Phẫu thuật:
– Phẫu thuật đặt bất động ngoài: chỉ định khi
+ Gãy xương hở tổn thương phần mềm nhiều.
+ Gãy nát xương nhiều mảnh.
– Phẫu thuật kết hợp xương nẹp vis: chỉ định khi
+ Bé trên 11 tuổi hoặc cân nặng trên 50kg
+ Gãy xương bệnh lý.
+ Khớp giả xương đùi cần ghép xương và kết hợp xương vững chắc.
+ Gãy xương đùi có biến chứng thần kinh mạch máu.
– Phẫu thuật kết hợp xương bằng đinh nội tủy dẻo dưới màn tăng sáng: chỉ định khi
+ Trẻ từ 5 tới 15 tuổi, cân nặng dưới 50kg.
+ Gãy dưới mấu chuyển xương đùi, gãy 1/3 trên, 1/3 giữa, 1/3 dưới thân xương đùi.
– Nắn kín, xuyên kim chéo dưới màn tăng sáng: chỉ định khi gãy trên lồi cầu đùi.
3.1.3. Điều trị sau phẫu thuật:
– X quang kiểm tra thường quy.
– Giảm đau: paracetamol 10 – 15mg/kg TMC ± morphine 0.02 – 0.04 mg/kg TMC/TDD.
– Nên kiểm tra xem nẹp bột có chèn ép, băng thun có cần nới ra.
– Kháng sinh điều trị: Cephazolin hoặc Cefoxitin ± Gentamycin
+ Gãy hở: tiêm TM 5 – 7 ngày rồi chuyển kháng sinh uống.
+ Điều trị bảo tồn gãy kín thất bại: tiêm TM 2 – 3 ngày.
3.2. Điều trị bảo tồn: Dành cho các gãy kín (bó bột bụng đùi bàn chân).
– Kéo tạ 2 tuần sau đó bó bột: Trẻ từ 6 tháng tới 5 tuổi, di lệch chồng ngắn > 2 cm hoặc di lệch chồng ngắn xảy ra khi đã bó bột sớm.
– Nắn/Bó bột sớm (có thể dưới gây mê): trẻ từ 6 tháng tới 5 tuổi, di lệch chồng ngắn ≤ 2 cm
– Đai Pavlik: Trẻ gãy xương đùi dưới 6 tháng tuổi
IV. THEO DÕI VÀ TÁI KHÁM
– Theo dõi biến chứng
+ Sớm:
Biến chứng thần kinh – mạch máu.
Chèn ép bột trong 24 giờ đầu.
Nhiễm trùng chân đinh bất động ngoài.
+ Muộn: can lệch, khớp giả.
– Rút dụng cụ khi có bằng chứng xương lành.
– Phục hồi chức năng: lấy lại tầm vận động khớp, gia tăng sức mạnh cơ, phục hồi chức năng di chuyển.
TÀI LIỆU THAM KHẢO
1. David L. Skaggs and John M. Flynn(2015) “Femoral Shaft Supracondylar fractures”, In: Fractures in children, RockWood and Wilkins, 8th, Wolters and Kluwer, pp.987.
2. Phác đồ điều trị Bệnh viện Chấn thương chỉnh hình, Nhi đồng 1, Nhi đồng 2.
BỆNH VIỆN NHI ĐỒNG THÀNH PHỐ